Differential diagnosis and therapeutic approach of de-novo heart failure
Diagnóstico diferencial y abordaje terapéutico de la insuficiencia cardíaca de debut
Authors: María Calvo Barceló
Coauthors: Èlia Rife Pardo, Montserrat Bach Oller, Kinán Rajjoub Al-Mahdi , Sara Soñora López, Pablo Eduardo Tobías Castillo, Manel Maymi Ballesteros, Clara Badia Molins, María Josefa Azpiroz Franch, Eduardo Rodenas Alesina, Toni Soriano-Colomé
Keywords: Heart failure. Enolic cardiomyopathy. Taquicardiomiopathy. Neurohormonal treatment
Keywords: Insuficiencia cardíaca descompensada. Miocardiopatía enólica. Taquimiocardiopatía. Tratamiento
Abstract: A 56-year-old-male without medical history apart from severe alcohol consumption was admitted due to de-novo heart failure. Echocardiography showed severe biventricular dysfunction and severe mitral regurgitation, as well as atrial fibrillation. He was diagnosed from dilated cardiomyopathy of probable mixed aetiology. This case shows the possible combination of multiple agents as heart failure triggers, as it happens in many real-life patients. Improvement of systolic ejection fraction and mitral regurgitation was seen after initiating neurohormonal treatment and avoiding triggering factors.
Abstract : Varón de 56 años, consumo enólico elevado y sin antecedentes médicos de interés con insuficiencia cardíaca de debut. Presentaba disfunción biventricular severa e insuficiencia mitral severa funcional. Tras realizar las exploraciones complementarias pertinentes, se orientó como miocardiopatía dilatada de origen mixto; poniendo de manifiesto la probable combinación de múltiples causas como desencadenantes, tal y como ocurre en muchos pacientes. Mejoría de la función sistólica biventricular y de la insuficiencia mitral en el seguimiento con el inicio del tratamiento neurohormonal y el control de factores precipitantes.
16-03-2023
María Calvo Barceló
0 Comments
| Citation: María Calvo Barceló, Èlia Rife Pardo, Montserrat Bach Oller, Kinán Rajjoub Al-Mahdi , Sara Soñora López, Pablo Eduardo Tobías Castillo, Manel Maymi Ballesteros, Clara Badia Molins, María Josefa Azpiroz Franch, Eduardo Rodenas Alesina, Toni Soriano-Colomé. Diagnóstico diferencial y abordaje terapéutico de la insuficiencia cardíaca de debut. https://doi.org/10.24175/sbd.2023.000008 |
| Received: March 16, 2023 Accepted: March 17, 2023 Published: March 17, 2023 |
| Copyright: © 2023 Scientific Editions and Assessment. This is an open access article distributed under the terms of the Creative Commons Attribution License (CC BY-NC), which allows, distribution, reproduction in any medium, provided the original author and source are credited and non-commercial use. |
| Funding: I certify that no funding has been received for the conduct of this study and/or preparation of this manuscript. |
| Conflicts of Interest: I have no conflicts of interest to declare |
Diagnóstico diferencial y abordaje terapéutico de la insuficiencia cardíaca de debut
Differential diagnosis and therapeutic approach of de-novo heart failure
Èlia Rifé-Pardo, María Calvo-Barceló, Montserrat Bach Oller, Kinán Rajjoub Al-Mahdi, Sara López Soñora, Pablo Eduardo Tobías Castillo, Manel Maymí Ballesteros, Clara Badia Molins, María Josefa Azpiroz Franch, Eduardo Ródenas Alesina, Toni Soriano-Colomé.
Servicio de Cardiología, Hospital Universitario Vall d'Hebron, Barcelona, España.
DOI: 10.24175/sbd.2023.000008
Palabras clave: Insuficiencia cardíaca, miocardiopatía enólica, taquimiocardiopatía, tratamiento neurohormonal.
Resumen
Varón de 56 años, consumo enólico elevado y sin antecedentes médicos de interés con insuficiencia cardíaca de debut. Presentaba disfunción biventricular severa e insuficiencia mitral severa funcional. Tras realizar las exploraciones complementarias pertinentes, se orientó como miocardiopatía dilatada de origen mixto; poniendo de manifiesto la probable combinación de múltiples causas como desencadenantes, tal y como ocurre en muchos pacientes. Mejoría de la función sistólica biventricular y de la insuficiencia mitral en el seguimiento con el inicio del tratamiento neurohormonal y el control de factores precipitantes.
Keywords: Heart failure, enolic cardiomyopathy, taquicardiomiopathy, neurohormonal treatment.
Abstract
A 56-year-old-male without medical history apart from severe alcohol consumption was admitted due to de-novo heart failure. Echocardiography showed severe biventricular dysfunction and severe mitral regurgitation, as well as atrial fibrillation. He was diagnosed from dilated cardiomyopathy of probable mixed aetiology. This case shows the possible combination of multiple agents as heart failure triggers, as it happens in many real-life patients. Improvement of systolic ejection fraction and mitral regurgitation was seen after initiating neurohormonal treatment and avoiding triggering factors.
Introducción
La insuficiencia cardíaca (IC) es un síndrome clínico cuya prevalencia está en aumento dado el envejecimiento poblacional1Su diagnóstico requiere la presencia de signos y síntomas compatibles, así como de evidencia objetiva de disfunción miocárdica, ya sea sistólica o diastólica. Tras el diagnóstico, deben realizarse las pruebas complementarias pertinentes con tal de hallar la etiología del cuadro dado que ésta puede tener implicaciones tanto terapéuticas como pronósticas. En la insuficiencia cardíaca con fracción de eyección deprimida, la piedra angular del tratamiento es ya conocida desde hace años como tratamiento neurohormonal. La cuádruple terapia que debería tomar todo paciente con disfunción ventricular se basa en la modulación del sistema renina-angiotensina-aldosterona y el sistema simpático con inhibidores de la enzima de conversión de la angiotensina (IECA), antagonistas de los receptores de angiotensina II (ARAII) o inhibidores de la neprisilina y receptor de la angiotensina II (INRA), antagonistas del receptor mineralcorticoide (ARM) y betabloqueantes. A este tratamiento debería añadirse un inhibidor de SGLT2 (iSGLT2), tanto en pacientes con diabetes como sin ella. Este tratamiento ha demostrado mejorar la supervivencia y disminuir el riesgo de hospitalizaciones2,3.
Caso clínico
Varón de 56 años, fumador de 1 paquete al día y bebedor de hasta 5 unidades de bebida estándar (UBE) desde hace cuarenta años, sin consumo de otros tóxicos. Sin antecedentes familiares de cardiopatía ni antecedentes médicos de interés o consumo de medicación habitual. A nivel cardiológico, el paciente había consultado en su Centro de Atención Primaria recientemente por aparición de edemas en extremidades inferiores. Por ello, se inició furosemida oral y se solicitó analítica, ecocardiografía transtorácica (ETT) y electrocardiograma (ECG); no obstante, el paciente no acude a la realización de estas por problemas familiares.
Transcurridos unos meses, consulta a urgencias por clínica de un mes y medio de evolución de disnea de esfuerzos que ha progresado hasta hacerse de mínimos esfuerzos. Asocia ortopnea de 2 almohadas, bendopnea y algún episodio de disnea paroxística nocturna, así como progresión de los edemas en extremidades inferiores las últimas dos semanas. Niega haber presentado dolor torácico ni palpitaciones. Inicialmente valorado por la guardia de Medicina Interna (MI), presenta un buen estado general, consciente y orientado, tendencia a la hipotensión con presión arterial de 84/46 mmHg, taquicardia con frecuencia cardíaca (FC) a 140 latidos por minuto, afebril y normoxémico a aire ambiente. A la exploración física por aparatos, a nivel cardiovascular presenta tonos cardíacos arrítmicos con soplo mesosistólico mitral, ingurgitación yugular y edemas con fóvea en ambos miembros inferiores. A nivel respiratorio, eupneico con murmullo vesicular conservado y crepitantes hasta campos pulmonares medios. El abdomen es blando y no doloroso a la palpación.
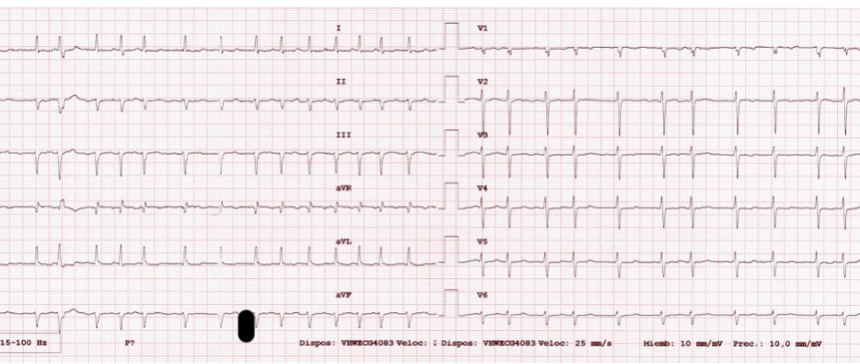
Inicialmente se realiza gasometría venosa que muestra pH en rango y ligera hiperlactacidemia de 3,2mmol/L. El ECG documenta fibrilación auricular (FA) con respuesta ventricular media a 130-140 lpm, QRS estrecho y sin alteraciones de la repolarización. Radiografía de tórax con cardiomegalia, discretos signos de redistribución vascular, sin derrame pleural. Analíticamente, destaca anemia no conocida con hemoglobina de 10.4 g/dL, discreto deterioro de la función renal con creatinina de 1.23 mg/dL y filtrado glomerular estimado de 65 mL/min/m2. Por otro lado, alteración del perfil hepático con aspartato aminotransferasa de 234 UI/L y alanina aminotransferasa de 369 UI/L; así como gamma-glutamiltransferasa de 395 UI/L. Fracción aminoterminal del propéptidonatriurético cerebral (NTproBNP) de 4469 pg/mL y troponinas I negativas en dos determinaciones.
Así pues, dados los síntomas referidos, los signos clínicos de IC y la elevación de NTproBNP, se orienta como IC de debut y se decide ingreso hospitalario en MI para manejo y estudio etiológico. En MI se inicia tratamiento diurético con furosemida endovenosa con buena respuesta y mejoría de la semiología de congestión.
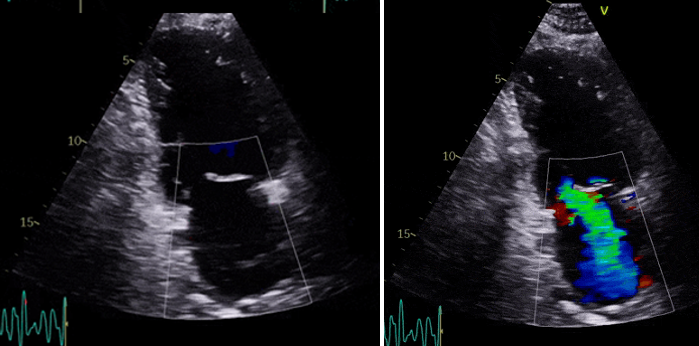
El ETT muestra un ventrículo izquierdo (VI) ligeramente dilatado y con fracción de eyección de VI (FEVI) del 33% por hipocinesia global; con función sistólica de ventrículo derecho (FEVD) deprimida con TAPSE 14mm e IM grado IV/IV funcional.
Ante disfunción biventricular severa, IM severa y signos de bajo gasto cardíaco y congestión (hipotensión, ligera elevación de lactato, insuficiencia hepática y renal) se decide trasladar el paciente a Cardiología.
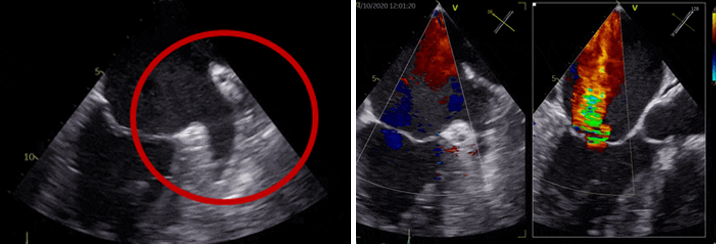
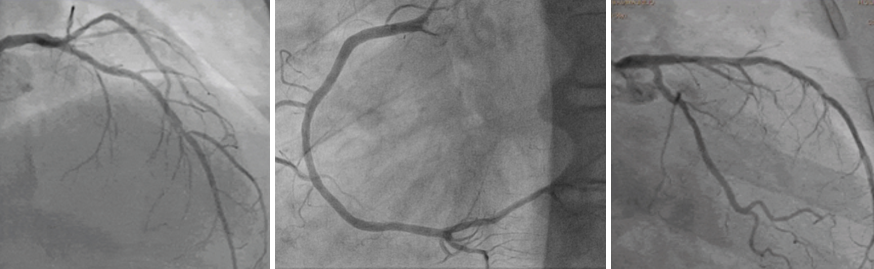
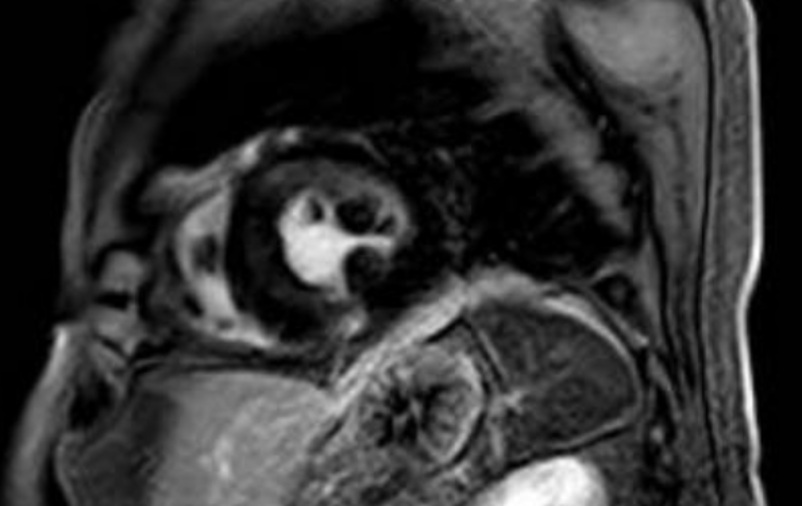
En planta de Cardiología se realiza ecocardiografía transesofágica que descarta trombos en orejuela y aurícula izquierdas, procediéndose a cardioversión eléctrica sincronizada, efectiva, previa impregnación con amiodarona. Asimismo, una coronariografía muestra lesión moderada (50%) en arteria descendente anterior (DA) media, sin otras lesiones coronarias. En la resonancia magnética cardíaca se observa dilatación biventricular importante con FEVI del 13% y FEVD 18%, sin realce tardío.
Así pues, se orienta como miocardiopatía dilatada de probable origen mixto: taquicardiomiopatía, enólica y/o isquémica con IM severa funcional.
Tratamiento y evolución
Durante su estancia en Urgencias se inicia tratamiento depletivo con diuréticos del asa, en este caso, 40 mg de furosemida endovenosa con una correcta respuesta diurética y natriurética. Además, 0.25 mg de digoxina con control parcial de la FC.
A su llegada a planta de Cardiología, dada la buena evolución clínica se cambia furosemida a vía oral (vo) 40 mg cada 8 horas. Para iniciar titulación farmacológica de la disfunción ventricular, se inician IECAs vo con enalapril 5 mg cada 12 horas con buena tolerancia. Al día siguiente, eplerenona vo 12.5 mg al día. Asimismo, dadas la enfermedad coronaria, aunque no significativa, se inician estatinas de alta potencia. Dado que presenta ferropenia con unos niveles de ferritina y un índice de saturación de la transferrina bajos, se administra 1 g de hierro endovenoso.
Tras cardioversión eléctrica se mantiene tratamiento con amiodarona y se inicia anticoagulación por CHA2DS2-VASc de 2.
Se realiza interconsulta a Medicina Preventiva para abandono del hábito tabáquico y enólico, iniciándose parches de nicotina.
Durante los primeros días evoluciona favorablemente con mejoría sintomática y de los signos de IC pero tras 3 días de ingreso solicita la alta voluntaria por motivos personales. Se le explica el tratamiento domiciliario y la pauta flexible de diuréticos y programa una primera visita en 2 semanas en la Unidad de Insuficiencia Cardíaca (UIC) y se contacta con enfermera clínica del centro de atención primaria para seguimiento estrecho durante la fase vulnerable tras el ingreso por IC. En dicha visita refiere haber abandonado el consumo enólico y haber disminuido el hábito tabáquico. ECG en ritmo sinusal. Se reduce tratamiento depletivo y se inician betabloqueantes a dosis bajas, en este caso carvedilol vo 6.25 mg cada 12 horas y empaglifozina vo 10 mg al día. Es revalorado tras 3 semanas, cambiando enalapril por sacubitril-valsartan vo 24/26 mg cada 12 horas, tras lavado de 36 horas sin fármaco. Tras comentarlo con unidad de Arritmias, dado el probable papel del alcohol como desencadenante de la FA se decide no ablacionar las venas pulmonares y plantearlo en caso de recidiva. Es visitado de nuevo a los 4 meses del ingreso, tras casi 3 meses de tratamiento médico optimizado, con ETT que muestra FEVI 49% e IM ligera. Por ende, se desestima implante de DAI en prevención primaria por ausencia de indicación dada la mejoría de la FEVI e intervencionismo valvular por mejoría de la IM.
Conclusiones
Como ya mencionado previamente, en la IC es fundamental una búsqueda etiológica dada la implicación terapéutica y pronóstica que puede conllevar. Asimismo, es importante iniciar de forma precoz el tratamiento médico optimizado para la IC, incluyendo los iSGLT2, pues se ha demostrado el beneficio de su inicio ya en fases precoces del debut de IC, existiendo evidencia incluso de su inicio durante el ingreso por descompensación de insuficiencia cardíaca4,5.
Así pues, se trata de un caso de IC con FEVI severamente deprimida e IM severa funcional de etiología mixta (enólica y taquicardiomiopatía) con mejoría franca de la FEVI y de la IM tras realizar un tratamiento adecuado. Para su correcto diagnóstico, tratamiento y adherencia terapéutica ha requerido la intervención y colaboración de varios especialistas (medicina de familia, medicina interna, medicina preventiva y cardiología). Asimismo, nos hemos encontrado ante la dificultad sobreañadida no inhabitual en la práctica clínica de tratar a un paciente con problemas familiares que solicita alta voluntaria pese a las recomendaciones médicas de no hacerlo. El diagnóstico diferencial de la causa de la disfunción ventricular cuando hay múltiples posibles agentes etiológicos en juego como es el caso de nuestro paciente, no siempre es fácil y hemos tenido que estudiarlos y tratarlos todos ellos en la medida de lo posible.
Anexo. Exploraciones complementarias
Figura 1. ECG de ingreso
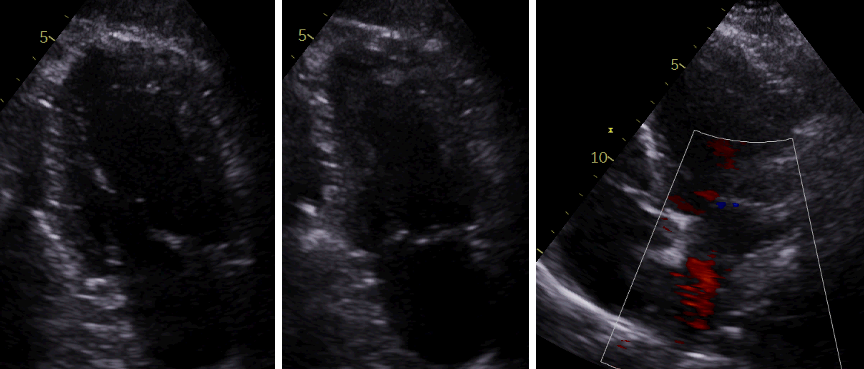
Figura 2. Ecocardiografía de ingreso. Plano apical 2 cámaras, diástole (izquierda) y sístole (derecha). Fracción de eyección severamente deprimida e insuficiencia mitral severa
Figura 3. Ecocardiografía transesofágica. Orejuela libre de trombos e insuficiencia mitral severa IV/IV.
Figura 4. Coronariografía. Placa moderada (50%) en arteria descendente anterior, sin otras lesiones angiográficamente significativas.
Figura 5. Ecocardiografía tras 3 meses de tratamiento médico optimizado y control de factores desencadenantes como la fibrilación auricular y el consumo de alcohol. Plano apical 2 cámaras en diástole (izquierda) y en sístole (medio): recuperación de la FEVI. Plano apical 4 cámaras en sístole (derecha): resolución de la insuficiencia mitral funcional.
Bibliografía
1. McDonagh T, Metra M, Adamo M, Gardner R, Baumbach A, Böhm M et al. 2021 ESC Guidelines for the diagnosis and treatment of acute and chronic heart failure. European Heart Journal. 2021;42(36):3599-726.
2. Packer M, McMurray J. Rapid evidence‐based sequencing of foundational drugs for heart failure and a reduced ejection fraction. European Journal of Heart Failure. 2021;23(6):882-94.
3. Bauersachs J. Heart failure drug treatment: the fantastic four. European Heart Journal. 2021;42(6):681-3.
4. Velazquez E, Morrow D, DeVore A, Duffy C, Ambrosy A, McCague K et al. Angiotensin–neprilysin inhibition in acute decompensated heart failure. New England Journal of Medicine. 2019;380(6): 539-48.
5. Voors A, Angermann E, Teerlink J, Collins S, Kosiborod M, Biegus J et al. The SGLT2 inhibitor empagliflozin in patients hospitalized for acute heart failure: a multinational randomized trial. Nature medicine. 2022;28(3): 568-74.