Heart failure is when the pieces of the puzzle donÔÇÖt fit
Insuficiencia card├şaca, cuando las piezas del rompecabezas no encajan
Authors: Rafael González Manzanares
Coauthors: Manuel A. D├şaz Andrade, Lucas Barreiro Mesa, Luis Carlos Maestre Luque, Gloria Heredia Campos, Adriana Res├║a Collazo, Alberto Torres Zamudio, Nerea Aguayo Ca├▒o, ├ülvaro Rold├ín Guerra, Cristina Urbano S├ínchez
Keywords: Heart failure. High output. SGLT2i
Keywords: Insuficiencia card├şaca. Alto gasto. iSGLT2
Abstract: High-output heart failure (HF) is a rare subtype of HF characterized by increased cardiac output and reduced systemic vascular resistance. We present the case of a 61-year-old female with high-output HF secondary to a renal arteriovenous malformation. The diagnosis was suspected because of the absence of relevant alterations in the cardiac imaging techniques and was confirmed with cardiac catheterization. Since the interventional treatment of the malformation had to be performed in various stages due to the complexity of the malformation, medical treatment with a combination of diuretics was prescribed: furosemide, spironolactone, and empagliflozin.
Abstract : La IC de alto gasto es un subtipo infrecuente de IC caracterizado por gasto card├şaco elevado y resistencias vasculares disminuidas. Se presenta el caso de una mujer de 61 a├▒os con IC de alto gasto secundaria a malformaci├│n arteriovenosa renal. El diagnostico se sospech├│ por la ausencia de cardiopat├şa estructural significativa en las pruebas de imagen y se confirm├│ mediante cateterismo card├şaco. Dada la necesidad de realizar el tratamiento percut├íneo de la malformaci├│n en varios procedimientos (por la complejidad de este), se realiz├│ tratamiento m├ędico de la congesti├│n mediante combinaci├│n de varias clases de diur├ęticos: furosemida, espironolactona y empagliflozina.
15-03-2023
Rafael González Manzanares
0 Comments
| Citation: Rafael Gonz├ílez Manzanares, Manuel A. D├şaz Andrade, Lucas Barreiro Mesa, Luis Carlos Maestre Luque, Gloria Heredia Campos, Adriana Res├║a Collazo, Alberto Torres Zamudio, Nerea Aguayo Ca├▒o, ├ülvaro Rold├ín Guerra, Cristina Urbano S├ínchez. Insuficiencia card├şaca, cuando las piezas del rompecabezas no encajan. https://doi.org/10.24175/sbd.2023.000005 |
| Received: March 15, 2023 Accepted: March 17, 2023 Published: March 17, 2023 |
| Copyright: © 2023 Scientific Editions and Assessment. This is an open access article distributed under the terms of the Creative Commons Attribution License (CC BY-NC), which allows, distribution, reproduction in any medium, provided the original author and source are credited and non-commercial use. |
| Funding: |
| Conflicts of Interest: |
Insuficiencia cardíaca, cuando las piezas del rompecabezas no encajan
Heart failure is when the pieces of the puzzle don't fit
Rafael González Manzanares, Manuel A. Díaz Andrade, Lucas Barreiro Mesa, Luis Carlos Maestre Luque, Gloria Heredia Campos, Adriana Resúa Collazo, Alberto Torres Zamudio, Nerea Aguayo Caño, Álvaro Roldán Guerra, Cristina Urbano Sánchez.
Cardiología, Hospital Universitario Reina Sofía, Córdoba, España.
Palabras clave: Insuficiencia cardíaca, alto gasto, iSGLT2
Resumen
La IC de alto gasto es un subtipo infrecuente de IC caracterizado por gasto o elevado y resistencias vasculares disminuidas. Se presenta el caso de una mujer de 61 años con IC de alto gasto secundaria a malformación arteriovenosa renal. El diagnostico se sospechó por la ausencia de cardiopatía estructural significativa en las pruebas de imagen y se confirmó mediante cateterismo cardíaco. Dada la necesidad de realizar el tratamiento percutáneo de la malformación en varios procedimientos (por la complejidad de este), se realizó tratamiento médico de la congestión mediante combinación de varias clases de diuréticos: furosemida, espironolactona y empagliflozina.
Keywords: Heart failure, high output, SGLT2i
Abstract
High-output heart failure (HF) is a rare subtype of HF characterized by increased cardiac output and reduced systemic vascular resistance. We present the case of a 61-year-old female with high-output HF secondary to a renal arteriovenous malformation. The diagnosis was suspected because of the absence of relevant alterations in the cardiac imaging techniques and was confirmed with cardiac catheterization. Since the interventional treatment of the malformation had to be performed in various stages due to the complexity of the malformation, medical treatment with a combination of diuretics was prescribed: furosemide, spironolactone, and empagliflozin.
Introducción
La mayoría de los pacientes con insuficiencia cardíaca (IC), ya tengan fracción de eyección reducida (ICFEr) o preservada (ICFEp), tienen un gasto o bajo o normal que se acompaña de resistencias vasculares elevadas. No obstante, una pequeña proporción de los pacientes con IC tienen un gasto o elevado con resistencias vasculares disminuidas. Es lo que se conoce como IC de alto gasto. La IC de alto gasto constituye un subgrupo muy poco frecuente de IC, aunque la prevalencia real se desconoce1. En la serie más larga y reciente hasta la fecha, las causas más frecuentes de IC de alto gasto fueron: obesidad (31%), cirrosis (23%) y fístulas arteriovenosas (23%). Otras causas clásicas de IC de alto gasto como son el hipertiroidismo o el Beriberi no estaban presentes en la serie2.
La fisiopatología de la IC de alto gasto varía según la etiología. No obstante, en general, se caracteriza por unas resistencias vasculares sistémicas disminuidas (bien por shunt arteriovenoso o por vasodilatación), un gradiente de oxígeno arterio-venoso disminuido y un gasto o que, pese a estar elevado, no es suficiente para suplir las demandas del organismo, conduciendo a IC3. Como consecuencia se activan los mismos mecanismos neurohormonales compensatorios que en la IC con gasto normal o disminuido. La activación crónica de estos mecanismos conduce a retención hidro salina, elevación de presiones pulmonares e intracavitarias y a un remodelado o excéntrico.
El hecho de que en la mayoría de las ocasiones no haya una cardiopatía estructural significativa que justifique la clínica que presenta el paciente lleva a que con frecuencia no se llegue al diagnóstico de IC o se diagnostique erróneamente con ICFEp, lo que retrasa el diagnóstico y tratamiento de la patología que está provocando la IC de alto gasto.
Por tanto, dado que se trata de una patología poco prevalente, difícil de diagnosticar, pero con causas potencialmente tratables, es fundamental que cardiólogos y otros profesionales implicados en el tratamiento de la IC estén familiarizados con este subtipo y sus causas más frecuentes.
Caso clínico
Anamnesis
Mujer de 61 años con antecedentes personales de hipertensión arterial y una malformación renal congénita no especificada tratada diez años antes por radiología intervencionista. Fue derivada para ingreso al H. Universitario Reina Sofía desde las consultas externas de un centro de especialidades de la provincia por clínica de IC. La paciente refería clínica de disnea, ortopnea y edemas de miembros inferiores desde que la operaron dos semanas antes de una obstrucción intestinal.
Exploración física
A su llegada a nuestro hospital se encontraba estable hemodinámicamente, aunque ligeramente taquipneica en reposo. En la exploración física destacaba la presencia de un ritmo de galope y un soplo sistólico polifocal, con crepitantes hasta campos medios en la auscultación pulmonar. También presentaba ingurgitación yugular e importantes edemas con fóvea hasta raíz de miembros inferiores.
Pruebas complementarias
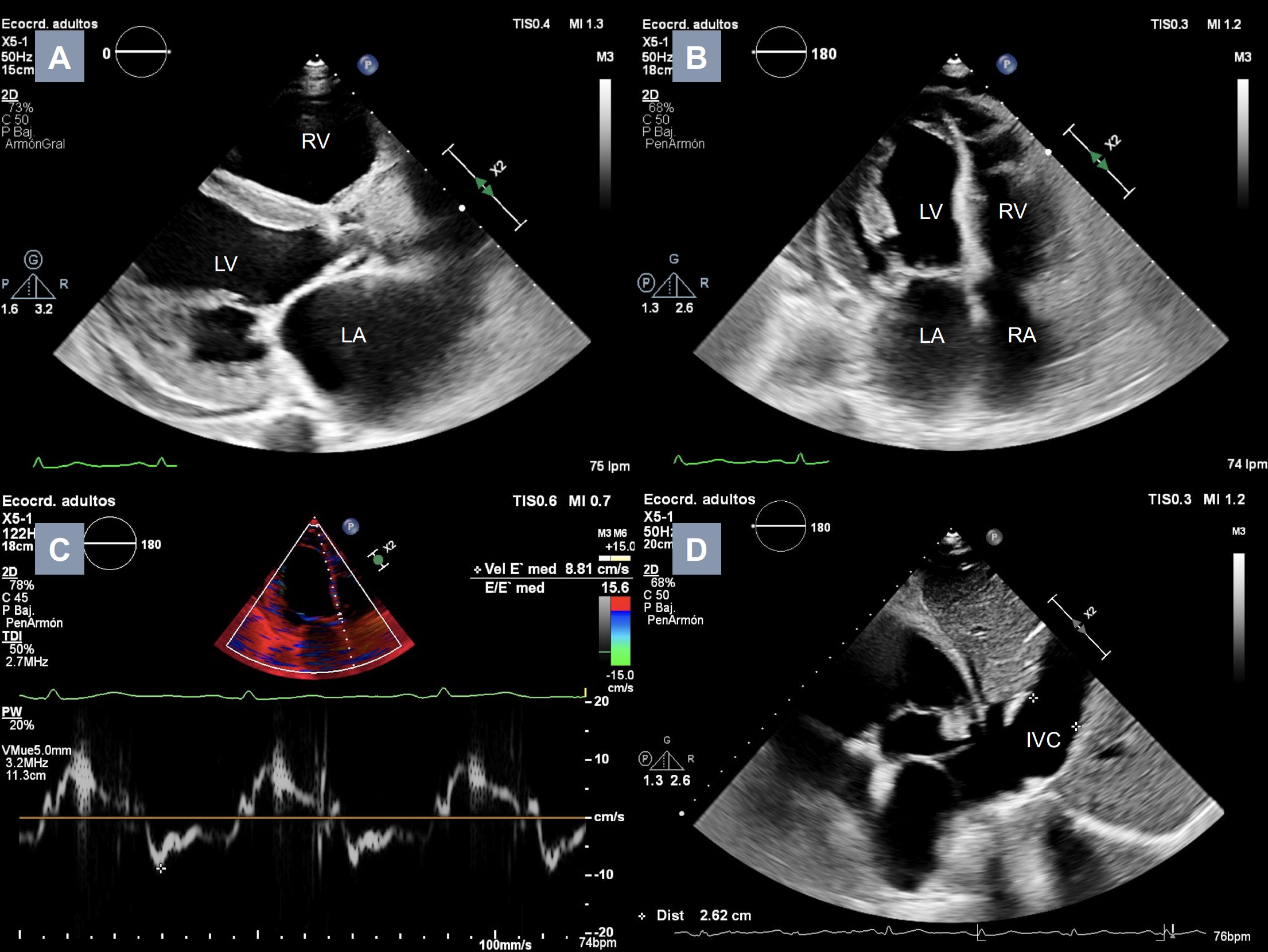
En la radiografía de tórax al ingreso se objetivaba cardiomegalia y signos de congestión pulmonar, en el electrocardiograma ritmo sinusal con criterios de crecimiento ventricular izquierdo. En la analítica destacaba un NT-PRoBNP elevado (5023 pg/mL). Se realizó un ecocardiograma en el que destacaba dilatación de cavidades izquierdas con función del ventrículo izquierdo normal (SIV 8mm, Dd 61mm, FEVI 67%), datos sugestivos de hipertensión pulmonar (PSAP 40mmHg + PVC) y marcada congestión venosa (vena cava inferior-VCI 26mm, con colapso inspiratorio <50%) (Figura 1). Para completar el estudio se realizó una RM cardíaca, con hallazgos similares (dilatación de VD y VI con función sistólica conservadas, sin áreas de realce tardío, sin hallazgos que sugiera miocardiopatía infiltrativa).
Razonamiento diagnóstico y confirmacion
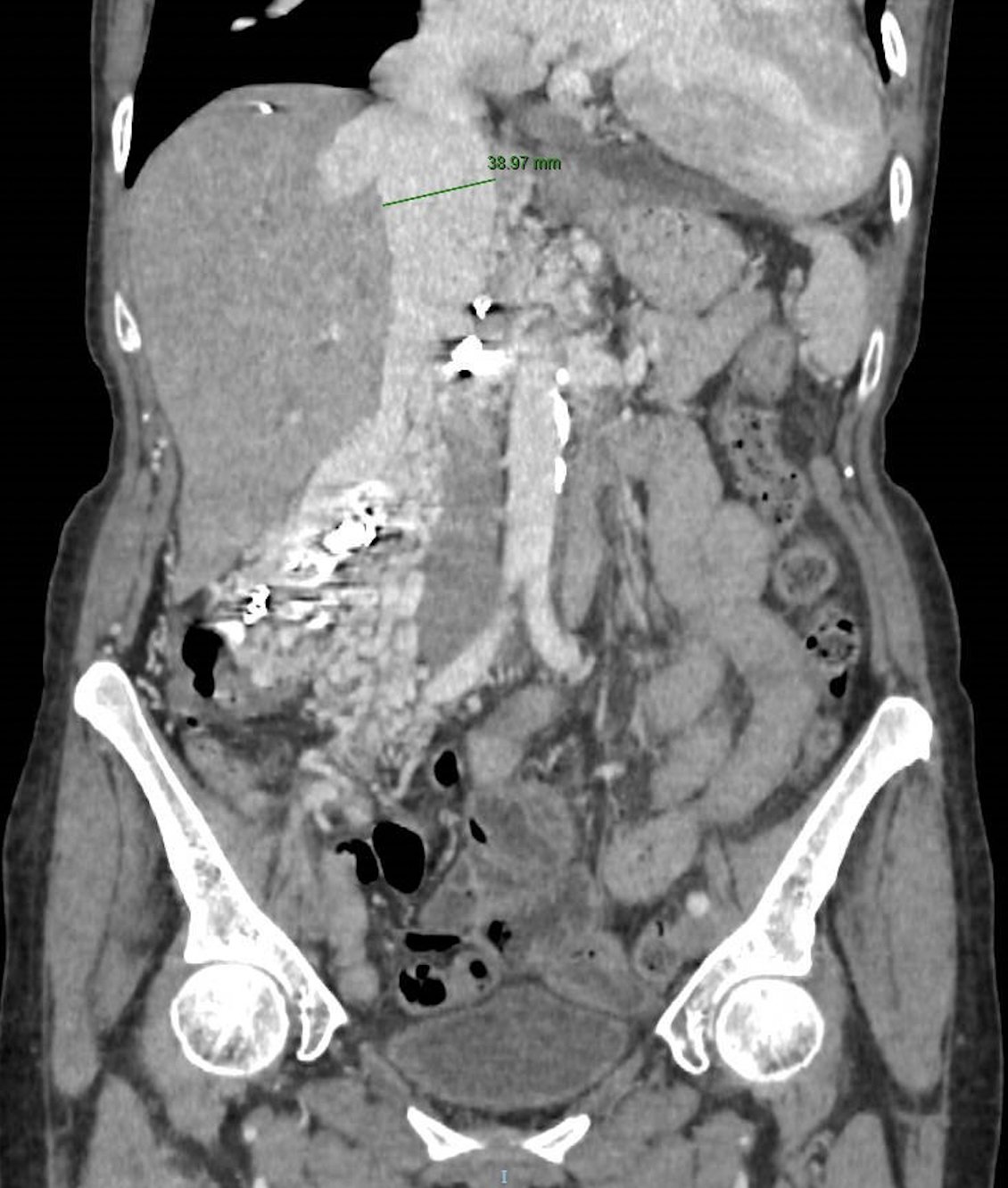
Dada la clínica marcada de IC que presentaba la paciente pese a la ausencia de hallazgos en ecocardiograma o RM cardíaca que la justificaran, se decidió revisar de nuevo y profundizar en la historia clínica. En lo referente al antecedente de malformación renal se comprobó que se trataba de una malformación arteriovenosa, que había sido tratada percutáneamente, pero sólo parcialmente. No obstante, dado que no había presentado clínica y por la complejidad del tratamiento de esta se decidió manejo expectante. Interrogando a la paciente nos comentó que en el preoperatorio de la intervención renal muchos años antes le habían informado "que tenía el corazón más grande de lo normal". Se revisó el TC abdominal realizado con motivo de la intervención de obstrucción intestinal que había desencadenado el episodio 2 semanas antes, y se comprobó que había una progresión significativa de la malformación arteriovenosa renal (con respecto a los TC realizados en años previos), lo que nos llevó al diagnóstico de sospecha de IC de alto gasto secundaria a malformación arteriovenosa (Figura 2). Se realizó cateterismo cardíaco derecho e izquierdo, confirmando la situación del alto gasto (PAD 15mmHg; PAP 44/10 (28) mmHg; PCP 21; GC 8 l/min) y descartando la presencia de enfermedad coronaria.
Tratamiento y evolución
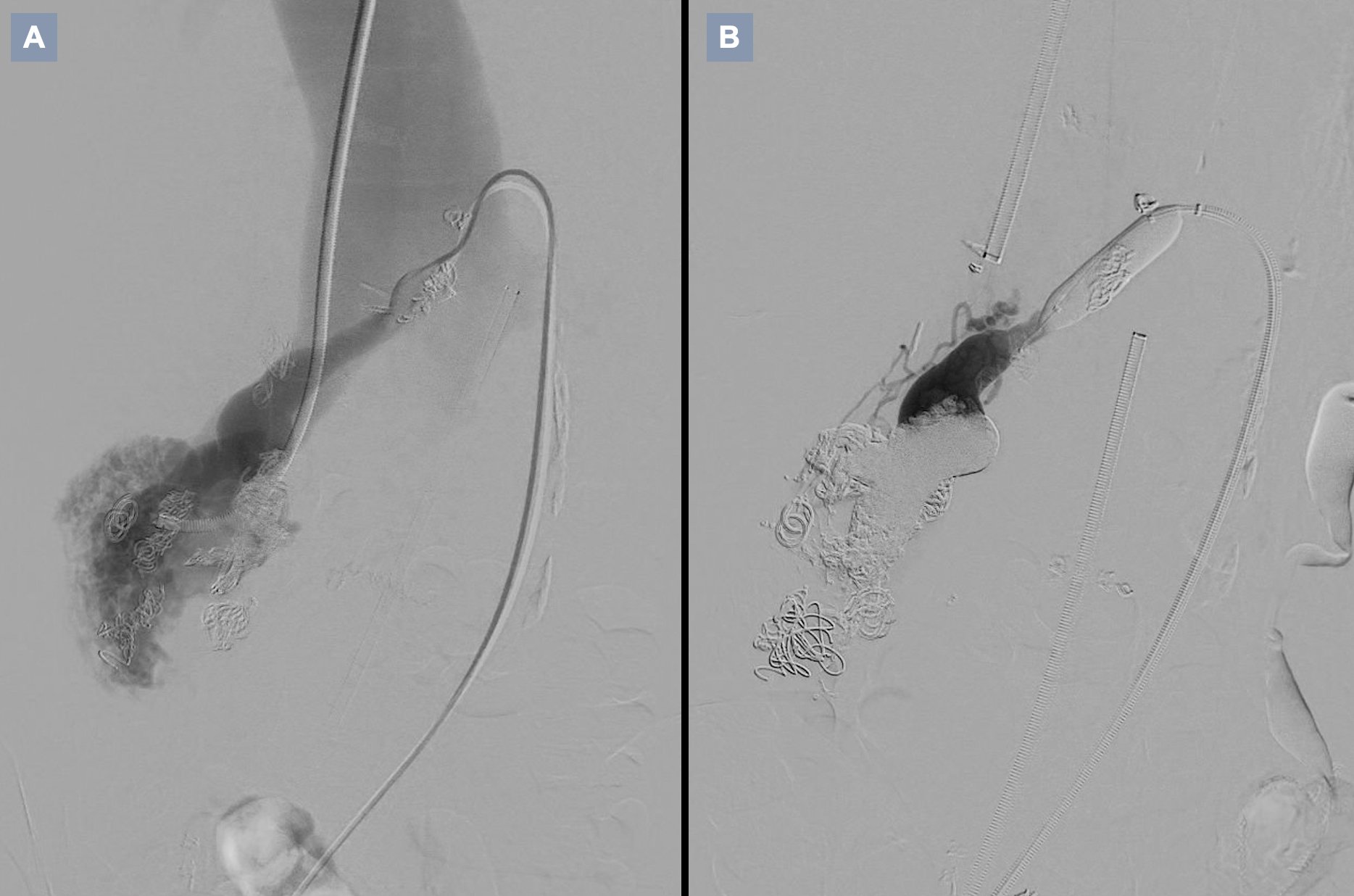
Una vez confirmado el diagnóstico se continuó tratamiento depletivo IV hasta mejoría clínica y se comentó el caso con radiología intervencionista para tratamiento percutáneo de la malformación arteriovenosa renal mediante coils (Figura 3). Dado el gran tamaño de la malformación con múltiples aferencias, esta solo pudo intervenirse de forma parcial, acordándose con radiología alta hospitalaria y continuar con seguimiento estrecho por ambas especialidades, con nueva intervención por su parte si precisara y manejo médico de la congestión. Al alta se pautó tratamiento con: losartán 25mg/24h, bisoprolol 2.5mg/24h, furosemida 40mg/12h, espironolactona 12.5mg/24h. Un mes más tarde se revisó en consulta de insuficiencia cardíaca a la paciente, presentando de nuevo ligeros datos de descompensación (disnea GF II, ligera ortopnea y edematización). Se ajustó tratamiento añadiendo Empagliflozina 10mg/24h y aumentando espironolactona a 25mg/24h. A las dos semanas la paciente refería mejoría clínica significativa (GF I) y ya no presentaba datos de congestión periférica. Se acordó con radiología un segundo tiempo de intervención del que está actualmente pendiente.
Discusión
El diagnóstico de IC de alto gasto es un reto diagnóstico ya que es un subtipo de IC muy poco prevalente y que puede ser debido a múltiples patologías. Para su diagnóstico es fundamental tener un índice de sospecha alto en pacientes con patología predisponente (cirrosis, fístulas arteriovenosas, obesidad, trastornos meliprofliferativos) que presenten síntomas y signos de IC sin cardiopatía estructural significativa en ecocardiograma, donde si se pueden encontrar datos como dilatación de cavidades, elevación de presiones pulmonares o dilatación de vena cava inferior. El diagnóstico debe ser confirmado mediante cateterismo o derecho, en el que es característico encontrar un gasto cardíaco elevado (clásicamente mayor de 8l/min, aunque no se debe tomar como un valor absoluto, ya que puede ser menor en pacientes con reserva cardíaca disminuida), elevación de presiones izquierdas (PCP >14mmHg o presión tele diastólica del ventrículo izquierdo >16mmHg). El diagnóstico diferencial principal es con ICFEp, en especial en pacientes con obesidad, donde estas dos entidades se solapan4. Para ello es necesario realizar un cateterismo derecho.
El tratamiento general consiste en el tratamiento de la congestión mediante diuréticos. El tratamiento específico sería el de la patología responsable. Así, en pacientes con obesidad estaría indicado iniciar medidas como dieta y ejercicio encaminadas a conseguir pérdida de peso. Por el contrario, en pacientes con fístulas el tratamiento sería quirúrgico (o intervencionista)5,6. Se ha demostrado que en pacientes con cirrosis el trasplante o normaliza el gasto o7.
Aunque no hay ensayos clínicos específicos que hayan evaluado el efecto de tratamiento médico óptimo de la IC en estos pacientes, es probable que hayan sido incluidos en los ensayos clínicos de ICFEp (la cuantificación del gasto o no era requisito necesario en la mayoría), ya que, al igual que los pacientes con ICFEp, los pacientes con IC de alto gasto presentan clínica de IC, elevación de NT-ProBNP y FEVI generalmente superior al 40%. Así, en el presente caso clínico, dado que la paciente presentaba congestión refractaria al tratamiento con diurético de asa y espironolactona, y que cumplía los criterios de inclusión del ensayo EMPEROR-PRESERVED8, decidió asociarse empagliflozina hasta la próxima intervención, con buena respuesta clínica.
Se debe tener precaución con los inhibidores del sistema renina-angiotensina, ya que pueden ser mal tolerados por estos pacientes que característicamente presentan resistencias vasculares disminuidas. En cuanto al uso de antagonistas de los receptores de los mineralocorticoides como espironolactona o eplerenona en estos pacientes, podrían ser un buen complemento a los diuréticos del asa para el tratamiento de la congestión, disminuyendo el riesgo de hipopotasemia9.
Conclusión
La IC de alto gasto es una patología infrecuente, pero con causas potencialmente tratables. Debe sospecharse en pacientes con insuficiencia cardíaca y ecocardiograma sin cardiopatía estructural relevante. El diagnóstico se confirma mediante cateterismo derecho.
Bibliografia
1. Mehta PA, Dubrey SW. High output heart failure. QJM. 2009 Apr;102(4):235-41. doi: 10.1093/qjmed/hcn147. Epub 2008 Nov 5. PMID: 18990720.
2. Reddy YNV, Melenovsky V, Redfield MM, Nishimura RA, Borlaug BA. High-Output Heart Failure: A 15-Year Experience. J Am Coll Cardiol. 2016 Aug 2;68(5):473-482. doi: 10.1016/j.jacc.2016.05.043. PMID: 27470455.
3. Singh S, Sharma S. High-Output Cardiac Failure. 2022 Jul 6. In: StatPearls [Internet]. Treasure Island (FL): StatPearls Publishing; 2022 Jan–. PMID: 30020709.
4. Packer M. Leptin-Aldosterone-Neprilysin Axis: Identification of Its Distinctive Role in the Pathogenesis of the Three Phenotypes of Heart Failure in People With Obesity. Circulation. 2018 Apr 10;137(15):1614-1631. doi: 10.1161/CIRCULATIONAHA.117.032474. PMID: 29632154.
5. Murray E, Taylor J, Hountras P. A Case of High-Output Heart Failure. Chest. 2022 Jan;161(1):e23-e28. doi: 10.1016/j.chest.2021.07.2180. PMID: 35000713.
6. Albak LJ, Shah AH, Tam JW. Cardiac failure and pulmonary hypertension secondary to renal arteriovenous malformation: a case report. J Med Case Rep. 2021 Mar 31;15(1):177. doi: 10.1186/s13256-021-02764-y. PMID: 33785059; PMCID: PMC8011164.
7. Wiese S, Hove JD, Bendtsen F, Møller S. Cirrhotic cardiomyopathy: pathogenesis and clinical relevance. Nat Rev Gastroenterol Hepatol. 2014 Mar;11(3):177-86. doi: 10.1038/nrgastro.2013.210. Epub 2013 Nov 12. PMID: 24217347.
8. Anker SD, Butler J, Filippatos G, Ferreira JP, Bocchi E, Böhm M, et al. Empagliflozin in Heart Failure with a Preserved Ejection Fraction. N Engl J Med. 2021 Oct 14;385(16):1451-1461. doi: 10.1056/NEJMoa2107038. Epub 2021 Aug 27. PMID: 34449189.
9. Felker GM, Ellison DH, Mullens W, Cox ZL, Testani JM. Diuretic Therapy for Patients With Heart Failure: JACC State-of-the-Art Review. J Am Coll Cardiol. 2020 Mar 17;75(10):1178-1195. doi: 10.1016/j.jacc.2019.12.059. PMID: 32164892.